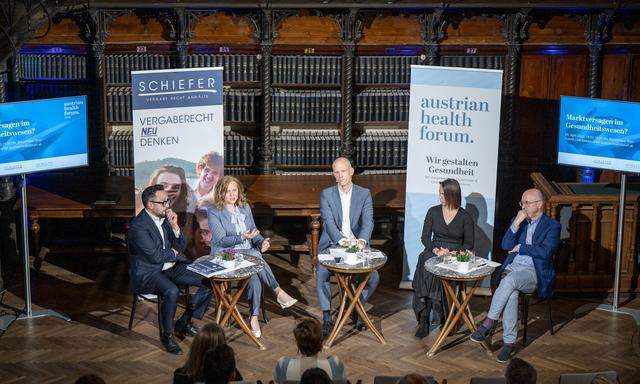Expert:innen-Talk. Warum treten Ärzt:innenmangel, Pflegenotstand und Lieferengpässe gleichzeitig auf und braucht es neue Steuerungsmechanismen zur Abhilfe? Beim Austrian Health Forum NetUp beleuchteten Expert:innen die Hintergründe im Gesundheitssystem und diskutierten Lösungsansätze.
Die Berichte, die seit Wochen Schlagzeilen in den österreichischen Medien machen, verheißen nichts Gutes. Die Rede ist von Patient:innen, die auf Krankenhausgängen liegen, von Apotheken, die nicht ausreichend mit Arzneimitteln versorgt werden, oder vom teils dramatischen Mangel an Ärzt:innen und Pflegepersonal. Ist die Situation tatsächlich so schlimm, wie sie medial transportiert wird? Und sind die Probleme im heimischen Gesundheitswesen hausgemacht?
Unter der Leitung von Christoph Hörhan (Bild Mitte), Geschäftsführer Hörhan Strategy Consultants und Gründer des Austrian Health Forum, diskutierten (v. l. n. r.) Martin Schiefer, Vergaberechtsanwalt, Elisabeth Potzmann, Präsidentin des Österreichischen Gesundheits- und Krankenpflegeverbands, Anna Parr, Generalsekretärin Caritas Österreich, und Clemens Martin Auer, Berater des Gesundheitsministers für den Finanzausgleich und Sektionschef a. D.
Vorhersehbarer Missstand
„Wir sind in einer sehr schwierigen Situation, die uns eigentlich nicht überraschen sollte. Dass wir etwa auf einen Pflegenotstand zusteuern, wissen wir bereits seit 20 Jahren. Corona hat die Problematik nur noch zusätzlich verschärft“, sagt Anna Parr, Generalsekretärin Caritas Österreich. Bis 2030 brauche man in Österreich 75.000 Menschen für Pflege und Betreuung, die ausgebildet werden müssen. „Wir haben dafür viel zu wenige Ausbildungsstätten. Im Moment gibt es jährlich rund 4000 Absolvent:innen, wir benötigen aber bis zu 6000 pro Jahr.“ Die Pflegereform komme reichlich spät und decke nicht alles ab: „Viele Maßnahmen sind nur für ein bis zwei Jahre finanziert. Da fehlt der langfristige Charakter.“
Dass es mit einer Ausbildungsoffensive allein zudem nicht getan ist, betont Elisabeth Potzmann, Präsidentin des Österreichischen Gesundheits- und Krankenpflegeverbands: „Mit zumindest fünf Jahren Ausbildungszeit ist zu rechnen, bis wir zum Beispiel qualifizierte Kolleg:innen für OPs oder die Intensivstation haben. Mein Appell lautet daher: Wir müssen verstärkt auf jene schauen, die bereits im System sind.“ Das wurde laut Potzmann zu lang verabsäumt. Schon vor Jahren zeigten Umfragen, dass Tausende Personen den Ausstieg aus den Gesundheitsberufen planten, weil sie sich überlastet und gering geschätzt fühlten. „Diese Alarmzeichen wurden leider übersehen bzw. nicht ernst genommen“, so Potzmann.

Organisationsversagen?
Geht es um die Hintergründe des aktuellen Ärzt:innen-, Pflege- und Medikamentennotstands, so ortet Martin Schiefer, Vergaberechtsexperte bei Schiefer Rechtsanwälte, in erster Linie ein heimisches Organisationsversagen: „Wir brauchen eigentlich keine neuen Gesetze oder neue Boards in Brüssel. Wir müssten uns nur daran halten, was im Bundesvergabegesetz bereits festgeschrieben ist.“ Es gehe darum, u. a. mit attraktiven Verträgen endlich jene Rahmenbedingungen zu schaffen, die Ärzt:innen und Pflegekräften – ob In- oder Ausländer:innen – das Gefühl geben, dass es sich lohnt, in Österreich ihrem Beruf nachzugehen. „Es stimmt, dass wir es allein nicht schaffen, weil wir von gesamteuropäischen Herausforderungen sprechen. Aber das sollte die Entscheider in Österreich nicht daran hindern, initiativ zu werden und Schritt für Schritt gemeinsam das umzusetzen, was eigentlich schon als Plan auf dem Tisch liegt“, so Schiefer.
Von einem „Steuerungsversagen“ spricht in diesem Zusammenhang Clemens Martin Auer, Berater des Gesundheitsministers für den Finanzausgleich und Sektionschef a. D.: „Wir haben einerseits nach wie vor verkrustete Tarifsysteme, die zu einem Missverhältnis zwischen geleisteten Sozialversicherungsbeiträgen und erhaltenen Leistungen führen. Und wir haben andererseits im Gesundheitsbereich ein echtes Problem beim Human Resource Management.“ Laut Auer wird der Wert der Berufsgruppen der Ärzteschaft und des Pflegepersonals noch immer nicht ausreichend (an)erkannt: „Wenn Krankenhäuser und Pflegeorganisationen diesen Menschen keine beruflichen Perspektiven bieten können, brauchen wir uns nicht über einen Fachkräftenotstand zu wundern.“
Dabei sind die beruflichen Möglichkeiten, etwa in der Pflege, grundsätzlich sehr attraktiv, wie Anna Parr festhält: „Wir sprechen von Menschen mit großer Sozialkompetenz, die hoch qualifizierte Arbeiten, teilweise in OP-Sälen und Intensivstationen, erledigen, die beratend tätig sind, mit Menschen mit Behinderungen arbeiten usw.“
Fischen im selben Teich
Laut Parr waren noch niemals zuvor so viele Menschen im Bereich von Pflege- und Betreuungsberufen beschäftigt wie heute: „Der Personalmangel entsteht also nicht aufgrund mangelnden Interesses am Berufsbild, sondern wegen des durch die demografische Entwicklung massiv ansteigenden Bedarfs.“ Das zeige sich auch bei der Ausbildung: „Die Nachfrage an unseren 19 Schulstandorten ist hoch. Jedoch fehlt es an Pädagog:innen, die ausbilden können“, so die Caritas-Österreich-Generalsekretärin, die allgemein dazu aufruft, die Kräfte zu bündeln: „Wir fischen alle im selben Teich. Neun Bundesländer-spezifische Pflegesysteme sind dabei nicht gerade hilfreich. Wir müssen raus aus dem Föderalismus und hinein in eine gemeinsame Sichtweise und Finanzierung.“
Dass in der Pflege großes Potenzial vorhanden ist, weil sie abwechslungsreiche, kreative und sinnstiftende Arbeit ermöglicht, betont ebenfalls Elisabeth Potzmann: „An Interessenten herrscht kein großer Mangel. Diesen Menschen müssen wir aber auch konkrete Perspektiven für Fachkarrieren anbieten können.“ Diesbezüglich sei nicht zuletzt der Gesetzgeber gefordert: „Wir warten seit 2016 auf eine Spezialisierungsverordnung, die wir brauchen, damit wir Spezialist:innen ausbilden können.“ Auch beim Thema Sozialversicherung müsse nachgebessert werden. Schließlich geht es um ein Feld neuer Gesundheitsberufe mit starker Tendenz zur Ausübung in Selbstständigkeit, am Beispiel Community Nursing. „Wir merken, dass Community Nurses, die in Gemeinden arbeiten, wo sie spüren, dass sie gebraucht werden, und die zugleich ihren Arbeitsalltag selbst gestalten können, richtiggehend aufblühen. Wir sollten für diese Gesundheitsberufe das Feld bereiten und den rechtlichen Rahmen schaffen.“
Austrian Health Forum
Das „Who’s Who“ der Gesundheits-branche versammelt sich beim Austrian Health Forum im Mai in Schladming. Renommierte Expert:innen und Vertreter:innen aus allen Bereichen diskutieren, wie ein zukunftsfähiges Gesundheitssystem für Österreich aussehen könnte.
Austrian Health Forum: 11.–13. Mai 2023, congress Schladming
Anmeldungen ab sofort: www.austrianhealthforum.at
Fair & partnerschaftlich
„Community Nursing ist ein gutes Beispiel, an dem man sieht, dass man selbst etwas gestalten kann, anstatt auf den Gesetzgeber zu warten“, meint dazu Martin Schiefer. Wer bei der Stellenausschreibung Aufträge vergibt und im Vertrag eine Sicherheit verankert, dass Nurses selbstständig bestehen können, spricht deren Unternehmergeist konstruktiv an. „Das ist eine Art des Motivierens, die funktioniert“, so Schiefer, der sich generell im Gesundheitssystem weniger Bestrafungs- und mehr Belohnungsmechanismen wünschen würde.
Für mehr Innovationsfreundlichkeit im heimischen Gesundheitssystem plädiert wiederum Clemens Martin Auer, der dabei u. a. die „oftmals zu konservativen“ österreichischen Sozialversicherungsträger in die Pflicht nimmt. Auer bezieht auch zum Pharma-Thema Stellung und spricht sich, insbesondere bei hochpreisigen Arzneimitteln, für den Weg einer gemeinsamen Beschaffung (Stichwort: Joint Procurement) aus, dessen Ziel es ist, europaweit allen Ländern einen gerechteren und rascheren Zugang zu innovativen Arzneimitteln zu verschaffen – und somit für eine bessere Versorgungssicherheit mit ausgewogener Preisgestaltung zu sorgen. „Bei der von der EU-Kommission vor wenigen Tagen vorgeschlagenen Überarbeitung des EU-Arzneimittelrechts geht es um Gerechtigkeit und darum, dass nicht nur ein paar privilegierte Länder Europas – zu denen auch Österreich zählt – vom Zugang zu leistbaren Innovationsprodukten profitieren“, so Auer.
Wenig optimistisch zeigt sich bei diesem Thema Martin Schiefer: „Ich fürchte, der neue Rechtsakt wird nicht funktionieren, weil er die Realität des Einkaufs nicht abbildet.“ Es werde immer nur über Preise diskutiert und viel zu wenig thematisiert, dass es im Grunde um faire Rahmenbedingungen und partnerschaftliches Handeln geht – eine Grunderkenntnis, die sich übrigens auf alle Themenbereiche des Gesundheitswesens beziehen sollte, wenn das Ziel lautet, neues Vertrauen ins System aufzubauen.